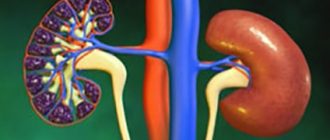
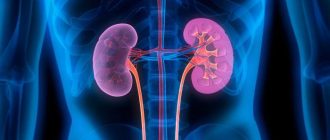
Гидронефроз почки представляет собой растяжение контейнера (чашечно-лоханочной области), в котором происходит первичный сбор и выделение мочи. Если поражена только зона лоханки – это называется пиелоэктазией, при чашечной локализации – гидрокаликозом. Заболевание провоцируют врождённые или приобретённые анатомические нарушения и инфекции. Избыточное скопление жидкости приводит к атрофии паренхимы и почечной недостаточности.
Причины болезни

Многих пациентов, столкнувшихся с патологией, волнует, почему появляется гидронефроз почек, что это такое и вероятный исход заболевания.
К нарушению оттока мочи приводит:Факторов, способствующих развитию гидронефротической трансформации довольно много. Они связаны с полным или частичным перекрытием просвета мочеточника, его отсутствием, или несостоятельностью клапанов мочевого пузыря.
- выход крупного камня;
- врождённые складки мочеточника;
- доброкачественные образования мочевыводящей системы или соседних органов (кисты, фиброэпителиальные полипы и прочие);
- злокачественные опухоли или метастазы (ретроперитонельная лимфома, рак шейки матки, яичников, простаты);
- сужения (стриктуры) просвета мочеточника;
- добавочный почечный сосуд;
- кровяные сгусти, образовавшиеся в результате повреждения канала;
- варикозное расширение вен;
- эндометриоз;
- контрактура шейки мочевого пузыря, дивертикул;
- поражение спинного мозга.
Отклонения в работе мочевыводящей системы провоцируют:
- травмы (послеоперационные осложнения, тяжёлые роды и другое);
- нарушения обмена веществ;
- гормональный дисбаланс;
- неправильный образ жизни;
- плохая экология;
- работа на вредном производстве;
- врождённая предрасположенность и другое.
При неправильной работе клапанной системы возникает пузырно-мочеточниковый рефлюкс, который характеризуется током урины в обоих направлениях.
Обструкция мочеточника или развитие первичных заболеваний может возникнуть на фоне инфекции:Чаще всего заболевание обнаруживают при ультразвуковом обследовании плода во время беременности, то есть оно имеет врождённый характер. У взрослого к нему приводит хронический цистит и уретрит.
- туберкулёза;
- мицетомы;
- аспергиллёза и других.
 Вторичное инфицирование осложняет течение и клинику болезни, приводит к развитию пиелонефрита и прочих осложнений.
Вторичное инфицирование осложняет течение и клинику болезни, приводит к развитию пиелонефрита и прочих осложнений.
Иногда скопление урины развивается при беременности, когда растущая матка сдавливает окружающие ткани. Зачастую такое отклонение не нуждается в лечении и проходит самостоятельно. Реже пациентку приходится оперироватьметодом кесарева сечения, не дожидаясь родоразрешения естественным путём.
Гидронефроз левой почки встречается чаще, чем правой.
Степени и характерные проявления
Классификация болезни в зависимости от тяжести поражения:
- Первая степень. Отличается незначительным скоплением урины в лоханке, отсутствием клинических признаков и нормальным функционированием органа.
- Вторая степень. Длительное растяжение лоханочных стенок приводит к их истончению и ухудшению функционирования поражённой паренхимы.
- Третья степень. Больной орган не справляется с нагрузкой и развивается почечная недостаточность.
Гидронефротические трансформации могут протекать в острой или хронической форме. В первом случае недуг возникает как следствие внезапно возникшей обструкции мочеточника, во втором развивается постепенно, по мере прогрессирования первичных патологий.
Выраженность клинических признаков зависит от степени и формы болезни.
При остром процессе у больного присутствуют:
- сильные болевые ощущения в районе поясницы, отдающие в область гениталий, бедра, копчик;
- дискомфорт при опорожнении мочевого пузыря, отсутствие или утончение струи при наличии позывов;
- кровь или сгустки в моче, которые видно невооружённым взглядом;
- тошнота, рвота;
- лихорадка;
- диарея.
Симптоматика нарастает очень быстро, поэтому недуг требует срочного вмешательства хирургов.
Хроническая неосложнённая патология протекает скрыто. На ранних стадиях симптомы отсутствуют или выражены слабо. Нередко их наличие связано не с поражением чашечно-лоханочной системы, а с проявлениями первичного заболевания.
К таким признакам относят:- незначительную боль со стороны поражения, усиливающуюся после обильного питья или физических нагрузок;
- сильную утомляемость, хроническую усталость;
- повышение артериального давления;
- выявление примеси крови и слизи в моче.
Наличие повышенной температуры тела говорит о проникновении патогенных микроорганизмов в лоханку.
Люди, страдающие пиелоэктазией и гидрокаликозом, часто спят на животе. Такая поза снижает давление внутри брюшной полости и способствует улучшению оттока урины.
Диагностика
 При первичном визите врач выслушивает жалобы пациента и проводит пальпацию живота, при которой часто обнаруживается избыточное газообразование, растянутый мочевой пузырь и увеличенный размер поражённой паренхимы. Если больной имеет тучное телосложение, то прощупать отклонения не представляется возможным.
При первичном визите врач выслушивает жалобы пациента и проводит пальпацию живота, при которой часто обнаруживается избыточное газообразование, растянутый мочевой пузырь и увеличенный размер поражённой паренхимы. Если больной имеет тучное телосложение, то прощупать отклонения не представляется возможным.
На основании совокупности полученных результатов, специалист ставит предварительный диагноз и даёт направление на анализы.
Первую стадию болезни часто выявляют при обследовании на другие патологии, иногда она становится случайной находкой врача.
Диагностика не вызывает затруднений, расширенную область отчётливо показывает:- ультразвуковое исследование (УЗИ);
- рентген с применением изотопом (экскреторная урография, ретроградная уретеропиелография).
 Эти же методы помогают обнаружить первичную причину пиелоэктазии и гидрокаликоза, однако в ряде случаев этого недостаточно.
Эти же методы помогают обнаружить первичную причину пиелоэктазии и гидрокаликоза, однако в ряде случаев этого недостаточно.
- МРТ или КТ;
- УЗДГ сосудов;
- эндоскопическое исследование мочевыводящих путей (нефроскопию, уретероскопию, цистоскопию);
- анализ и бакпосев мочи;
- клинический и биохимический анализ крови.
При необходимости проводят пробы:Гидронефроз правой или левой почки характеризуется повышением креатинина, мочевины, выявлением пиурии, гематурии, лейкоцитурии, изменением соотношения натрия и калия.
- Аддиса-Каковского;
- Нечипоренко;
- Зимницкого.
Если в мочевыводящих путях отклонений нет, понадобится обследовать соседние органы.
Может потребоваться УЗИ или рентгенография:- матки и яичников у женщин;
- простаты у мужчин;
- брюшной полости.
 При наличии мочекаменной болезни проводят ряд дополнительных анализов, которые позволят выявить причину формирования камней. В этот список входят исследования гормонального фона, диагностика сахарного диабета и прочие. При оперативном устранении конкремента изучают его состав для дальнейшего назначения лечения и диеты.
При наличии мочекаменной болезни проводят ряд дополнительных анализов, которые позволят выявить причину формирования камней. В этот список входят исследования гормонального фона, диагностика сахарного диабета и прочие. При оперативном устранении конкремента изучают его состав для дальнейшего назначения лечения и диеты.
Если больной поступает в отделение с напряжёнными мышцами живота, избыточным скоплением газов и признаками почечной колики, ему проводят катеризацию мочевого пузыря. Избыточное выделение мочи исключает закупорку мочеточника.
Медикаментозное лечение
Гидронефроз почки – патология, требующая оперативного лечения, поэтому консервативные методы неэффективны. Терапия проводится в стационарном отделении.
Устранением патологии занимаются врачи:- нефрологи;
- урологи;
- гинекологи;
- онкологи и прочие.
- облегчения болевых ощущений;
- устранения или предотвращения инфицирования;
- улучшения общего самочувствия;
- нормализации АД.
Для этих целей применяют:
- спазмолитики (Спазмалгон, Но-шпу);
- обезболивающие (Анальгин, Ибупрофен);
- антибиотики (цефалоспорины, макролиды);
- лекарства для снижения давления (подбираются индивидуально, в зависимости от уровня креатинина);
- витаминные комплексы (Аскорутин, Супрадин);
- пребиотики и пробиотики (Хилак форте, Лактиале).
Самолечение и позднее обращение к врачу может привести к летальному исходу.
Виды операции
У больных с диагнозом гидронефроз почки, симптомы и лечение будут отличаться в зависимости от формы недуга. При тяжёлых изменениях, в качестве экстренной помощи, пациенту проводят нефростомию, которая нужна для выведения лишней жидкости и снижения внутрибрюшного давления. Процедуру делают через небольшой пункционный прокол в области поясницы.
Вид операции подбирается на основании многих факторов:- первичной причины недуга;
- результатов анализов;
- наличия сопутствующих патологий;
- общего состояния больного.
- Реконструктивные.
- Органоудаляющие.
- Органосохраняющие.
При наличии ЖКБ, пациенту проводят литотрипсию – дробление камней без хирургического вмешательства, однако после этой процедуры часто бывают осложнения. Мелкие конкременты с острыми краями начинают покидать лоханку и продвигаться по мочеточнику, травмируя его стенки. При обширной зоне поражения проведение пластики невозможно, поэтому часто приходится удалять поражённый канал. При сужениях мочеточника применяют одну из следующих техник:
- стентирование;
- бужирование;
- эндотомию;
- баллонную делатацию.
Если болезнь не связана с урологией и возникла на фоне опухолей других органов, то образования удаляют оперативно. Вмешательство проводится лапароскопическим или классическим методом.
При злокачественных опухолях к лечению подключают врача-онколога. После удаления опухоли или больных органов, терапию дополняют курсами химической и лучевой терапии.
Отсутствие положительной динамики является показанием к проведению нефрэктомии (удалению органа).
Фитотерапия и народные методы
 Лекарственные травы и другие методы народной медицины не способны устранить нарушение оттока мочи, которое связано с обструкцией мочевыводящих путей.
Лекарственные травы и другие методы народной медицины не способны устранить нарушение оттока мочи, которое связано с обструкцией мочевыводящих путей.
Возможность их применения согласовывают с врачом после постановки окончательного диагноза. Самостоятельный приём трав способен привести к быстрому ухудшению самочувствия, потому что большинство почечных сборов обладают мочегонным эффектом. Ускоренный выход мочи в совокупности с обструкцией мочеточника спровоцирует быстрое наполнение лоханок и развитие недостаточности.
После восстановления оттока жидкости будут полезны следующие травы:
- полевой хвощ;
- берёзовые листья;
- толокнянка;
- ромашка;
- корень лопуха;
- полынь;
- василёк синий;
- верес и другие.
Для устранения дискомфортных ощущений заваривают плодоножки тыквы. Для этого берут 40 грамм измельчённого сырья и заливают литром воды. Подогревают на водяной бане в течение 20 минут, снимают и укутывают полотенцем. Пьют маленькими глотками в течение дня. Очень полезен и тыквенный сок. Он не только поможет мочевыводящей системе, но и почистит весь организм. Свежевыжатый напиток употребляют по половине стакана 2–4 раза в день.
Хороший эффект оказывает приём фасолевых створок. 4 столовые ложки измельчённого продукта заливают литром воды и оставляют на водяной бане на 60 минут. Принимают до 8 раз в день мелкими глотками.
Целебными свойствами славится корень петрушки. Его хорошо моют, очищают от кожуры, заливают 0/5 литра воды и оставляют на 12 часов. Дозировка – 1 столовая ложка 4 раза в день до приёма пищи.
 Можно использовать семена растения. 20–25 грамм сырья заливают 200 мл кипящей воды и настаивают 2 часа. Употребляют по половине стакана 4 раза в сутки.
Можно использовать семена растения. 20–25 грамм сырья заливают 200 мл кипящей воды и настаивают 2 часа. Употребляют по половине стакана 4 раза в сутки.
Натуральные средства при неправильном применении способны принести вред, особенно при таком серьёзном заболевании, как гидронефроз почек.
Диетическое питание
Правильная диета – обязательное условие успешной комплексной терапии. Исключение из рациона ряда неприемлемых продуктов поможет быстрее наладить функционирование мочевыделительной системы после операции.
Если расширение лоханок диагностировано и устранено на ранней стадии, ограничение питания вводится временно (при отсутствии ЖКБ). Тяжёлые формы болезни провоцируют недостаточность различной степени, поэтому придерживаться диеты придётся пожизненно.
Список разрешённых и запрещённых продуктов подбирается лечащим врачом в зависимости от основной патологии и результата операции.
Если причина нарушенного оттока мочи заключалась в обструкции канала крупным конкрементом, то питание подбирается в зависимости от их состава.
Общие принципы питания предполагают исключение следующих продуктов:
- алкоголя;
- солёного;
- жареного;
- копчёного;
- острого;
- жирного;
- мяса, яиц, рыбы;
- творога;
- сухофруктов;
- бананов;
- субпродуктов (печени, почек, мозгов);
- орехов;
- лука, чеснока;
- шоколада;
- фасоли, кукурузы, горошка;
- колбас, полуфабрикатов.
При тяжёлых нарушениях функции почек придерживаются стола №7. При диагностировании камней диета более строгая, особенно если образования имеют смешанный состав.
Осложнения и прогноз
Гидронефротическое поражение создаёт благоприятные условия для вторичного инфицирования.
Основными возбудителями выступают:
- e. coli;
- proteus;
- klebsiella;
- pseudomonas и прочие.
Проникновение патогенов приводит к хроническому или острому воспалению паренхимы (пиелонефриту), которое усложняет дальнейшую клинику. У больного повышается температура тела, появляется озноб и рвота. Инфекция устраняется антибиотиками. Их принимают длительно, чтобы не допустить рецидив, поскольку это может стать причиной почечной недостаточности.
Мочекаменная болезнь может быть причиной или следствием гидронефротической трансформации, причём в последнем случае недуг отличается агрессивным течением. Такие камни чаще всего относятся к струвитному типу, состоят из магния аммония фосфата и кальция фосфата. Растут они очень быстро и имеют острые края. За короткий промежуток времени образования способны занимать всю чашечно-лоханочную область. Лечение проводится открытым оперативным методом или с применением литотрипсии. Дробление коралловых камней очень опасно и может закончиться проведением нефрэктомии.
Гидронефроз 1, 2 и 3 степени быстро прогрессирует и приводит к почечной недостаточности.
Причинами ухудшения функционирования органа выступают:
- Бактериальные, реже грибковые инфекции.
- Нарушение кровотока, на фоне повышенного давления в брюшной полости.
- Атрофирование ткани за счёт постоянного сдавливания.
Первая стадия недостаточности протекает без видимых симптомов. Анализы крови не показывают отклонений. По мере прогрессирования появляется отёчность и желтушность кожи, запах аммиака изо рта, неврологические расстройства и прочее. На этом этапе процесс уже необратим.
При одностороннем поражении 3 степени шансы на нормальную жизнь выше, потому что здоровый орган возьмёт нагрузку на себя, но если в нём возникнут проблемы, то без гемодиализа и трансплантации не обойтись.
Двустороннее поражение в терминальной стадии отличается высоким процентом летальности. Больной нуждается в регулярной очистке крови и становится в очередь на трансплантацию.
Последствия гидронефротических изменений очень опасны, но своевременное обращение к врачу снижает риск их развития.
Профилактика
В большинстве случаев предотвратить развитие гидронефроза невозможно. Учитывая, что заболевание появляется на фоне других нарушений, нужно уделять внимание здоровью мочеполовой системы и всего организма в целом.
Для этого рекомендуется:
- обращать внимание на ухудшение самочувствия, не практиковать самолечение и обращаться к врачу;
- проходить профилактическое и ультразвуковое исследование малого таза 1 раз в год;
- одеваться по погоде и не допускать переохлаждения (носить тёплое белье под брюки, не сидеть на холодных поверхностях);
- нормализовать питание (исключить из рациона вредные продукты, кушать меньше соли);
- следить за гормональным фоном (быстрый набор веса, рост кист и прочее может быть следствием таких нарушений);
- укреплять иммунитет, чтобы организм мог самостоятельно справляться с инфекциями (в этом поможет употребление овощей и фруктов, закаливание, умеренные физические нагрузки);
- избавится от вредных привычек;
- меньше нервничать, потому что большинство заболеваний появляются на фоне стресса;
- хорошо высыпаться, так как во сне вырабатывается гормон мелатонин, недостаток которого приводит к снижению естественных защитных сил;
- не обращаться к средствам народной медицины без обследования.
У людей, которые не имеют вредных привычек и ведут активный образ жизни, снижается риск нарушения обмена веществ, развития МКБ, ожирения, атеросклероза и прочих патологий.
Благодаря большим резервным возможностями почечной ткани, гидронефротические изменения1-2 степени менее опасны. Своевременное лечение позволяет полностью или частично восстановить мочевыделительную функцию. Присоединение инфекции, двухстороннее поражение и развитие других осложнений ухудшают прогноз и приводят к развитию почечной недостаточности, инвалидности и нередко к летальному исходу. Лучшая профилактика – периодическое проведение УЗИ мочевыводящей системы и ведение здорового образа жизни.