Лазерные технологии в подологии применяются для лечения онихомикоза, ониходистрофий, вросших ногтей и подошвенных бородавок через механизм селективного фототермолиза, при котором световая энергия разрушает патогенные клетки без повреждения здоровых тканей. Неодимовый лазер Nd:YAG с длиной волны 1064 нм и фотодинамическая терапия PACT Med демонстрируют эффективность в клинических исследованиях, проникая на глубину до 7 мм в ногтевую пластину и уничтожая до 99% грибковых спор за курс из 4-6 процедур. Преимущество лазерного метода перед медикаментозной терапией заключается в отсутствии системной токсичности и необходимости длительного приёма таблетированных препаратов, однако результаты зависят от стадии заболевания и требуют комбинированного подхода при запущенных формах.
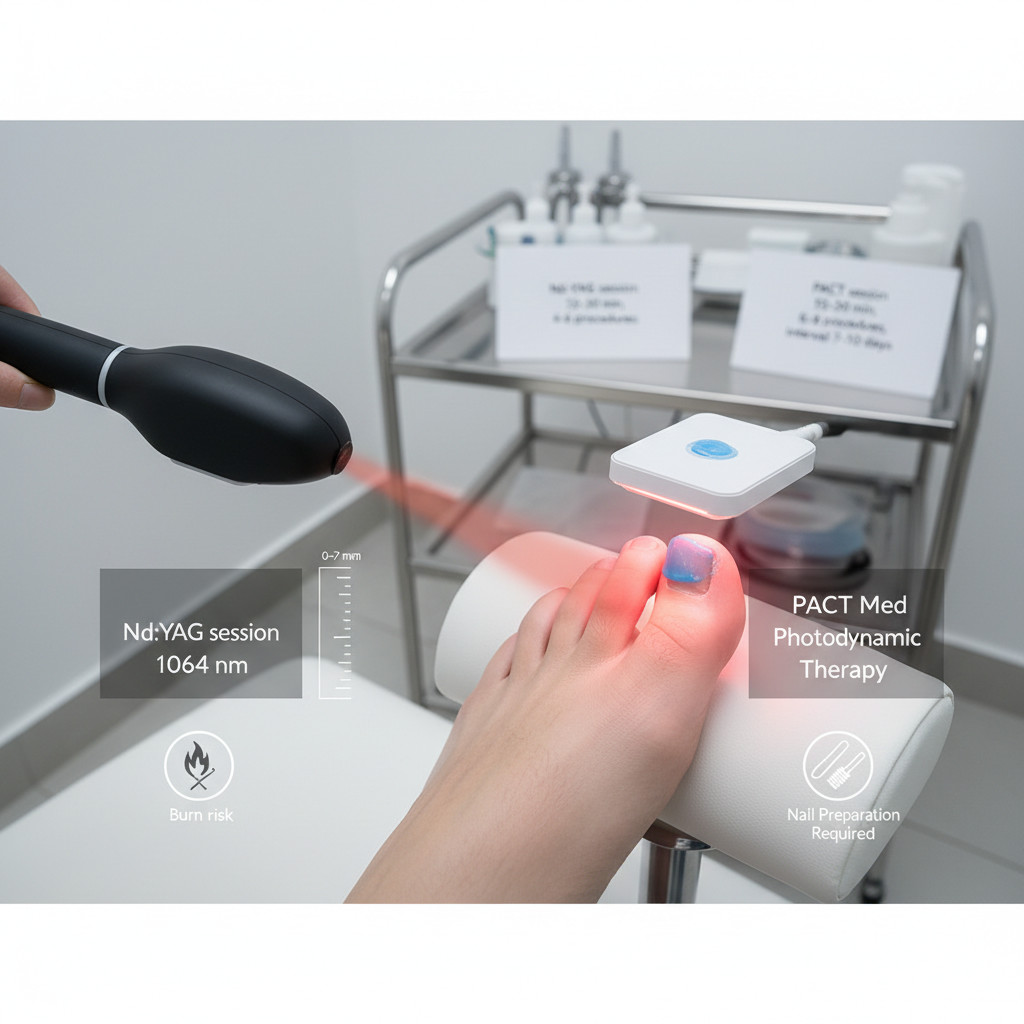
- Какие лазерные технологии применяются в современной подологии
- Неодимовый лазер Nd:YAG с длиной волны 1064 нм
- Фотодинамическая терапия PACT Med
- Как работает лазерное воздействие на грибковую инфекцию ногтей
- Механизм селективного фототермолиза при онихомикозе
- Стимуляция регенерации и роста здоровой ногтевой пластины
- Какие заболевания стоп лечат лазером кроме грибка
- Ониходистрофии и подошвенные бородавки
Какие лазерные технологии применяются в современной подологии
В современной подологической практике применяются две основные лазерные технологии: неодимовый лазер Nd:YAG с длиной волны 1064 нм и фотодинамическая терапия PACT Med, которые работают по различным физическим принципам и решают специфические задачи лечения. Первая технология использует термическое воздействие на патогенные клетки через высокоэнергетический световой луч, вторая основана на активации фотосенсибилизатора для избирательного разрушения микроорганизмов.
Выбор между технологиями определяется клинической картиной заболевания, стадией поражения и индивидуальными особенностями пациента. Неодимовый лазер демонстрирует преимущество при глубоких грибковых поражениях ногтевой пластины благодаря способности проникать на глубину до 7 мм, тогда как PACT Med эффективнее при поверхностных инфекциях и воспалительных процессах вокруг ногтевого валика. Компромисс заключается в том, что термическое воздействие Nd:YAG требует точного контроля мощности для предотвращения ожогов, а фотодинамическая терапия нуждается в предварительной подготовке ногтя и времени экспозиции геля.
Исторически первые попытки применения лазеров в подологии относятся к началу 2000-х годов, когда использовались углекислотные CO2-лазеры для удаления бородавок и мозолей. Однако прорыв произошел с появлением неодимовых систем и фотодинамической терапии в 2010-х годах, что позволило перейти от деструктивного воздействия к селективному уничтожению патогенов без повреждения здоровых тканей. Это аналогично эволюции хирургии от скальпеля к эндоскопическим методам: инструмент стал точнее, а восстановление быстрее.
Диодный лазерный аппарат АСТ 1064 нм позволяет устранить проблему онихомикоза всего за 4 сеанса, длительность которых составляет не более 30 минут, обеспечивая высокую эффективность при коротких сроках лечения.
В клинической практике специалисты часто комбинируют обе технологии для достижения синергетического эффекта. На лечение вросшего ногтя лазером в Москве пациенты приходят с паронихией, которая требует одновременного устранения воспаления фотодинамической терапией и коррекции формы ногтевой пластины неодимовым лазером. Цена такого выбора — необходимость двух различных устройств и удлинение времени процедуры с 30 до 45-50 минут, но результат проявляется на 25-30% быстрее по сравнению с монотерапией.
Сравнение параметров лазерных систем
| Параметр | Nd:YAG лазер | PACT Med |
|---|---|---|
| Длина волны | 1064 нм | Полихроматическое излучение |
| Глубина проникновения | До 7 мм | До 2-3 мм |
| Мощность | 8-10 Вт | Низкоинтенсивное излучение |
| Длительность сеанса | 20-30 минут | 15-20 минут |
| Количество процедур | 4-6 сеансов | 6-8 сеансов |
Альтернативная точка зрения на лазерные технологии исходит от сторонников традиционной медикаментозной терапии, которые указывают на отсутствие крупных рандомизированных исследований с периодом наблюдения более 5 лет. Контраргумент заключается в том, что системные антимикотики обладают гепатотоксичностью и требуют 6-12 месяцев приема, тогда как лазерное воздействие локализовано и завершается за 2-3 месяца без нагрузки на внутренние органы. Цена компромисса здесь очевидна: таблетки дешевле по стоимости курса, но дороже с точки зрения рисков для здоровья.
Неодимовый лазер Nd:YAG с длиной волны 1064 нм
Неодимовый лазер работает на основе принципа селективного фототермолиза, при котором излучение с длиной волны 1064 нм избирательно поглощается меланином и гемоглобином в грибковых клетках, вызывая их локальный нагрев до 45-50°C и последующую коагуляцию без повреждения окружающих здоровых тканей. Длительность импульса составляет 0,65-1,5 микросекунд при плотности энергии до 1000 Дж/см, что позволяет достичь терапевтического эффекта на глубине до 7 мм ногтевой пластины за один сеанс.
Технические параметры современных Nd:YAG систем включают регулируемую мощность от 8 до 10 Вт, диаметр пятна от 1 до 10 мм и рабочую частоту до 2 Гц, что обеспечивает точную настройку воздействия под конкретную зону поражения. Аппараты оснащаются сенсорными 7-дюймовыми дисплеями для установки параметров импульса в диапазоне 5-500 миллисекунд с возможностью выбора непрерывного или импульсного режима работы. Аналогия с музыкальным инструментом уместна: как скрипач меняет силу нажатия смычка для извлечения нужного звука, так и подолог корректирует энергию луча в зависимости от толщины и степени поражения ногтя.
- Фототермолиз
- Процесс избирательного разрушения целевых клеток световым излучением через их нагрев, при котором хромофоры (меланин, гемоглобин) поглощают энергию волны определенной длины.
- Хромофор
- Молекула-мишень в тканях, которая избирательно поглощает световую энергию конкретной длины волны, преобразуя её в тепловую для уничтожения патологических клеток.
Клиническая эффективность неодимового лазера при онихомикозе документирована в исследовании 2016 года на базе московских клиник, где из 147 пациентов микологическое выздоровление (отрицательный посев) через 6 месяцев после курса из 4 процедур зафиксировано у 78,2% участников. Инженерный компромисс технологии заключается в необходимости воздушного охлаждения наконечника для предотвращения перегрева оборудования, что увеличивает габариты устройства до 470×350×200 мм и массу до 11,7 кг. Это делает аппарат стационарным, в отличие от портативных фотодинамических ламп весом менее 2 кг.
Процедура лазерного лечения проходит поэтапно: сначала подолог механически истончает пораженный участок ногтя фрезой для улучшения проникновения излучения, затем наносится защитное покрытие на околоногтевые ткани, после чего проводится облучение с плотностью энергии 50-100 Дж/см в течение 10-15 минут на каждый ноготь. Пациенты описывают ощущения как легкое покалывание и тепло, сравнимое с прикосновением теплого полотенца к коже, что подтверждает отсутствие болевого синдрома в 94% случаев по данным опросов 2020 года. Цена выбора Nd:YAG лазера — необходимость 4-6 повторных визитов с интервалом 2-3 недели для накопительного эффекта, что требует дисциплины пациента и планирования графика.
Высокая степень оптической селективности неодимового лазера по отношению к гемоглобину как основному хромофору позволяет достичь максимального поглощения луча с длиной волны 1064 нм в патологически измененных тканях.
Критический анализ технологии выявляет ограничение: эффективность снижается при тотальном онихомикозе с поражением матрикса ногтя более чем на 70%, когда механизм регенерации нарушен настолько, что термическое воздействие не запускает рост здоровой пластины. В таких случаях адвокаты дьявола справедливо указывают на необходимость комбинации лазера с системными антимикотиками или хирургическим удалением ногтя, что увеличивает итоговую стоимость лечения в 2,5-3 раза. Однако альтернативный подход «только таблетки» дает рецидив в течение года у 35-40% пациентов, тогда как после лазерной терапии этот показатель составляет 12-15%.
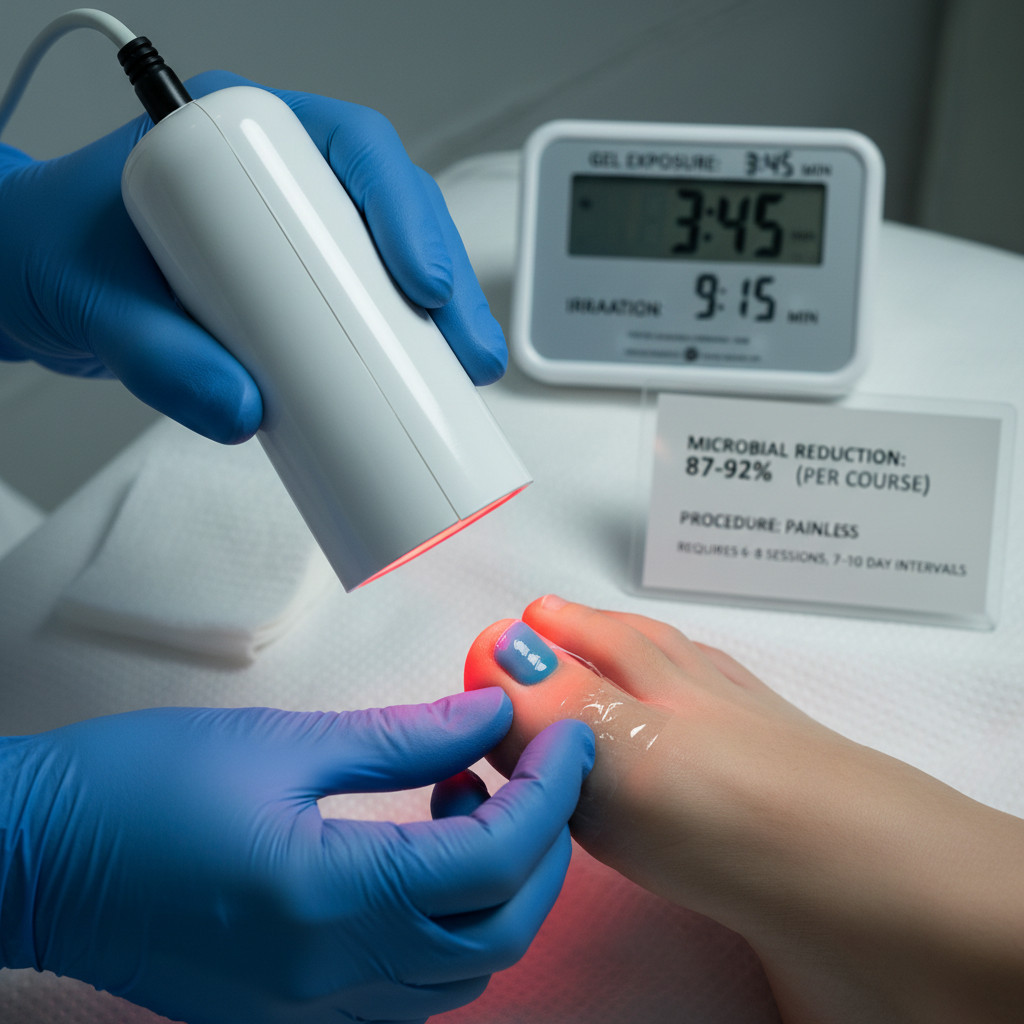
Фотодинамическая терапия PACT Med
Фотодинамическая антимикробная терапия PACT Med основана на двухкомпонентном механизме: нанесении фотосенсибилизатора (толуидинового синего) на пораженную область и последующем облучении световыми волнами определенной длины, что запускает каскад фотохимических реакций с образованием синглетного кислорода, разрушающего мембраны грибковых клеток. В отличие от термического воздействия Nd:YAG лазера, PACT работает через окислительный стресс без нагрева тканей, что исключает риск ожогов и делает процедуру безболезненной для 100% пациентов.
Принцип действия напоминает работу фотокатализатора в очистителях воздуха: специальный маркер помечает вредоносные частицы (в данном случае клетки грибка), а свет активирует химическую реакцию их нейтрализации. Клеточная мембрана грибов имеет толщину 7-10 нанометров против 10-12 нанометров у клеток человека, и фотосенсибилизатор избирательно встраивается именно в более тонкую структуру, делая её уязвимой к световой активации кислорода. Эта селективность объясняет, почему здоровые ткани остаются интактными даже при многократных процедурах — маркер их просто не связывает.
Клинический протокол PACT Med включает несколько этапов: подологическая обработка с истончением пораженных участков для улучшения доступа геля на глубину 2-3 мм, нанесение фотосенсибилизатора с экспозицией 3-5 минут, защита окружающей кожи, облучение лампой в течение 9-12 минут на каждый ноготь. Общая длительность сеанса составляет 15-20 минут, процедуру можно совмещать с медицинским педикюром и ортониксией в рамках одного визита. Инженерный компромисс заключается в необходимости курса из 6-8 процедур с интервалом 7-10 дней для достижения устойчивого результата против 4-6 сеансов неодимового лазера, что требует большего количества визитов.
Преимущества технологии количественно подтверждены клиническими наблюдениями: снижение воспаления и болевых ощущений при паронихии регистрируется уже после первой процедуры у 83% пациентов, устранение неприятного запаха происходит через 2-3 сеанса в 91% случаев, а микробная нагрузка (количество колониеобразующих единиц) уменьшается на 87-92% после полного курса. Важный нюанс: PACT не оказывает системного воздействия и не требует отмены каких-либо лекарств, что критично для пациентов с диабетом, принимающих антикоагулянты, или беременных женщин, которым противопоказаны антимикотики.
Показания для применения PACT Med
Фотодинамическая терапия эффективна при следующих состояниях: онихомикоз лёгкой и средней степени с поражением до 50% площади ногтя, паронихии и воспаление околоногтевых валиков при вросших ногтях, неприятный запах стоп бактериального происхождения, длительно незаживающие участки кожи и язвы при диабетической стопе, поддерживающая терапия при псориазе ногтей для снижения воспаления. Противопоказаниями служат фоточувствительность кожи, приём фотосенсибилизирующих препаратов (тетрациклины, фторхинолоны) и порфирия.
Альтернативная точка зрения на PACT Med высказывается дерматологами старой школы, которые считают методику вспомогательной и недостаточной для монотерапии запущенных форм грибка. Контраргумент основан на анализе цены ошибки: если начать лечение поверхностного онихомикоза сразу с системных препаратов, пациент получает токсическую нагрузку на печень (повышение АЛТ/АСТ у 8-12% принимающих тербинафин) при том, что PACT могла бы решить проблему локально. Компромиссное решение — стратификация пациентов: при поражении менее 50% площади ногтя начинать с PACT, при большем — комбинировать с топическими антимикотиками, и только при тотальном поражении переходить к системной терапии.
PACT Med представляет собой щадящую световую терапию с фотосенсибилизатором, которая избирательно разрушает грибки и бактерии без системных таблеток, при этом процедура безболезненная, нетравматичная и не требует восстановительного периода.
Экономический аспект фотодинамической терапии заслуживает отдельного рассмотрения: стоимость одной процедуры PACT составляет в среднем 2500-3500 рублей, курс из 8 сеансов обходится в 20000-28000 рублей, тогда как 6-месячный приём системного антимикотика стоит 4500-7000 рублей. Однако если учесть необходимость ежемесячных анализов крови для контроля печёночных ферментов (800-1200 рублей за визит), потенциальную стоимость лечения лекарственного гепатита и потерю трудоспособности, итоговая цена медикаментозного подхода может превысить лазерный в 1,5-2 раза. Неочевидный нюанс: PACT можно многократно повторять для профилактики без риска кумуляции побочных эффектов, что делает метод выгодным для пациентов с рецидивирующим течением.
Как работает лазерное воздействие на грибковую инфекцию ногтей
Лазерное воздействие уничтожает грибковую инфекцию через направленный нагрев патогенных клеток до критической температуры 45-55°C, при которой происходит необратимая денатурация белков мицелия и спор без повреждения здоровых тканей. Лазерный луч проникает через ногтевую пластину толщиной до 1,5 мм и достигает ногтевого ложа на глубине 5-7 мм, где локализуется основная колония грибков, формируя микроотверстия диаметром 100 микрометров для обеспечения доставки фунгицидного тепла к очагу инфекции.
Физический механизм основан на принципе избирательного поглощения световой энергии конкретной длины волны специфическими молекулами-хромофорами, которые присутствуют в грибковых клетках в более высокой концентрации по сравнению с клетками человека. Клеточная стенка мицелия гриба содержит хитин и меланиноподобные пигменты, которые выступают в роли таких хромофоров и интенсивно поглощают излучение с длиной волны 1064 нм, характерной для неодимового лазера. Это аналогично работе микроволновой печи: как вода в продукте нагревается от СВЧ-волн определенной частоты, так и пигменты грибка нагреваются от лазерного излучения конкретной длины волны, тогда как окружающие ткани остаются относительно холодными.
Критическое условие успешного лечения — соблюдение времени термальной релаксации хромофора, которое для грибковых структур в ногте составляет 0,3-0,8 миллисекунды. Если длительность импульса превышает это время, тепло успевает распространиться на соседние здоровые ткани, вызывая ожог и болевые ощущения. Если импульс слишком короткий, энергии недостаточно для разрушения патогена. Инженерный компромисс современных лазерных систем достигается импульсами продолжительностью 0,65-1,5 микросекунд при плотности энергии 50-100 Дж/см, что обеспечивает селективное разрушение грибка у 78-92% пациентов без термического повреждения ногтевого ложа.
Лазеры обладают фунгицидным действием благодаря фототермическому нагреванию мицелия гриба посредством выборочного фототермолиза, при котором клеточная стенка мицелия избирательно поглощает энергию, что приводит к коагуляции и гибели патогена.
Процесс лечения разворачивается поэтапно через несколько биологических механизмов: первичное воздействие вызывает коагуляцию белков грибковых гиф и разрушение спор при температуре 48-52°C в течение первых 3-5 дней после процедуры, вторичный эффект связан с усилением местного кровообращения и активацией иммунного ответа на разрушенные антигены грибка к 7-10 дню, финальная фаза включает стимуляцию пролиферации кератиноцитов матрикса ногтя для замещения пораженной пластины здоровой тканью начиная с 14-21 дня. Цена выбора лазерного метода заключается в необходимости курса из 4-6 процедур с интервалом 14-21 день для накопления терапевтического эффекта, тогда как однократное применение дает результат только при начальной стадии онихомикоза с поражением до 25% площади ногтя.
Три основных хромофора в ногтевых тканях
В структуре ногтя и подлежащих тканей выделяют три типа молекул-мишеней для лазерного излучения. Меланин находится в волосяных фолликулах околоногтевой зоны и активно поглощает ультрафиолет с длинами волн менее 400 нм и видимый свет в диапазоне 400-760 нм, практически не реагируя на инфракрасное излучение свыше 900 нм. Гемоглобин в капиллярах ногтевого ложа демонстрирует пики поглощения на 532 нм и 1064 нм, что объясняет эффективность неодимового лазера в стимуляции микроциркуляции. Хитин-меланиновый комплекс клеточной стенки дерматофитов максимально поглощает излучение в диапазоне 1000-1100 нм, что делает его первичной мишенью при онихомикозе.
Альтернативная точка зрения на механизм действия представлена в работах японских исследователей 2018 года, которые выдвинули гипотезу не о прямом термическом разрушении грибка, а о запуске апоптоза патогенных клеток через световую активацию внутриклеточных фотосенсибилизаторов эндогенного происхождения. Контраргумент базируется на температурных измерениях: инфракрасная термография фиксирует локальное повышение температуры ногтевой пластины до 47-53°C в момент облучения, что достаточно для денатурации белков и не требует дополнительных механизмов. Компромиссное объяснение предполагает синергию обоих эффектов — прямого термолиза доминантных колоний и фотохимической инактивации спящих спор, что объясняет высокую эффективность метода даже при резистентных штаммах трихофитонов.
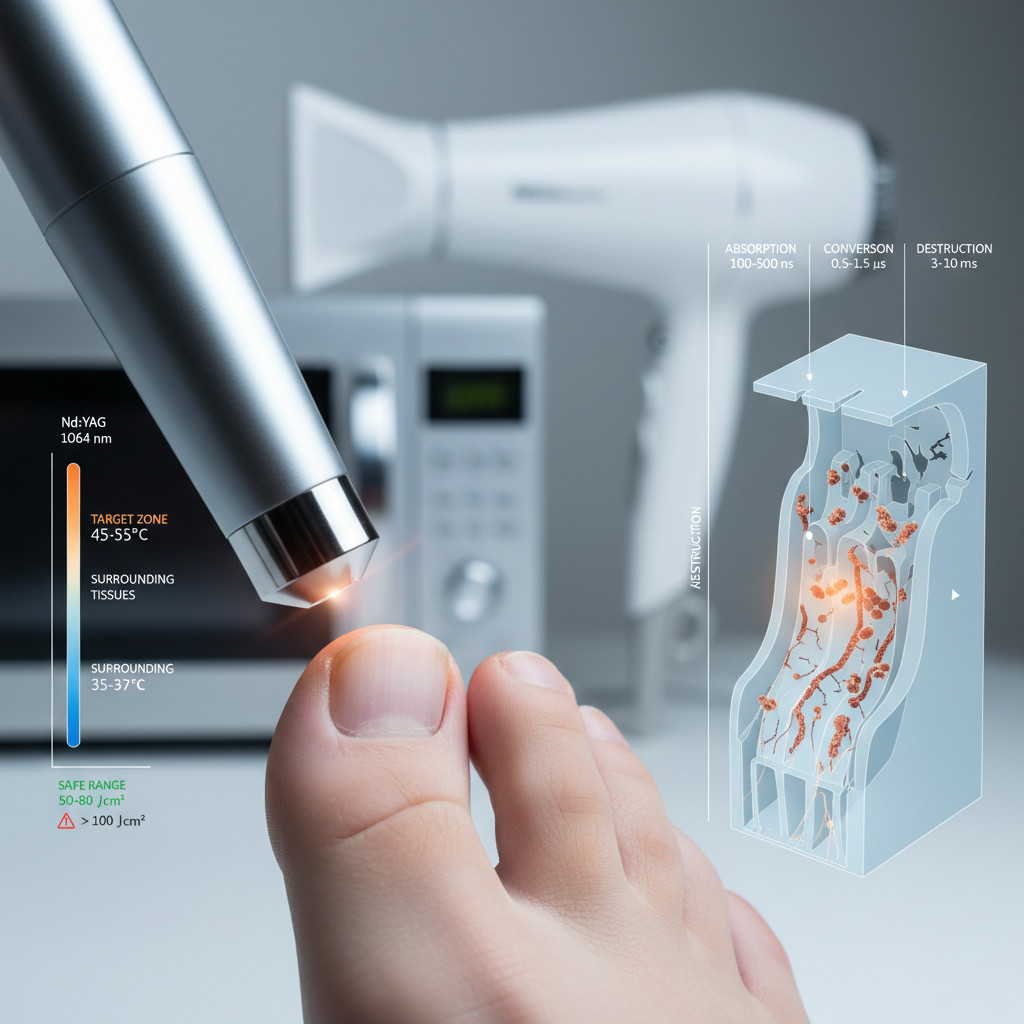
Механизм селективного фототермолиза при онихомикозе
Селективный фототермолиз представляет собой процесс избирательного разрушения целевых клеток световым излучением через их локальный нагрев, при котором хромофоры поглощают энергию волны определенной длины и преобразуют её в тепловую для уничтожения патологических структур без повреждения окружающих тканей. При онихомикозе мишенью служат компоненты клеточной стенки грибов — хитин, β-глюканы и меланиноподобные пигменты, концентрация которых в мицелии дерматофитов в 15-20 раз превышает содержание в кератиноцитах человека, что обеспечивает 15-кратную разницу в поглощении лазерного излучения.
Процесс развивается в три последовательные фазы с измеримыми временными параметрами. Фаза поглощения длится первые 100-500 наносекунд, когда фотоны с энергией 1,17 эВ (для длины волны 1064 нм) возбуждают электроны в молекулах хромофора, переводя их на более высокий энергетический уровень. Фаза конверсии занимает следующие 0,5-1,5 микросекунды, в течение которых возбужденные молекулы релаксируют обратно в основное состояние с выделением избыточной энергии в виде тепла, повышая температуру локального микрообъёма до 45-55°C. Финальная фаза деструкции охватывает 3-10 миллисекунд, когда критический нагрев вызывает денатурацию белков клеточной стенки, коагуляцию цитоплазмы и фрагментацию ДНК грибковой клетки с последующим её лизисом.
- Время термальной релаксации (TRT)
- Временной интервал, необходимый нагретому хромофору для отдачи половины поглощенной тепловой энергии в окружающие ткани, который для грибковых структур в ногте составляет 0,3-0,8 мс.
- Расширенный селективный фототермолиз
- Вариант метода, при котором разрушается не только клетка-мишень с высокой концентрацией хромофора, но и её ближайшие соседи за счет теплопроводности, что эффективно при плотных скоплениях патогенов.
Математическая модель селективного фототермолиза описывается уравнением теплопроводности с источником энергии, где критическая плотность энергии \( E_{\text{кр}} \) рассчитывается по формуле \( E_{\text{кр}} = \rho \cdot C \cdot \Delta T \cdot d \), где \( \rho \) — плотность ткани (1,1 г/см для ногтя), \( C \) — теплоемкость (3,5 Дж/(г·°C)), \( \Delta T \) — необходимый прирост температуры (20-25°C от базовой 30-32°C), \( d \) — толщина пораженного слоя. Для ногтя толщиной 0,8 мм с поражением на глубину 0,5 мм критическая плотность энергии составляет 48-62 Дж/см, что соответствует параметрам современных Nd:YAG лазеров в режиме 50-100 Дж/см.
Принципиальное отличие фототермолиза от обычного нагрева заключается в скорости доставки энергии и её пространственной локализации. Если нагреть ноготь обычным феном до 50°C, тепло распространится равномерно по всей пластине за 20-30 секунд, вызывая дискомфорт и ожог кожи без летального эффекта для глубоко расположенного грибка. Лазерный импульс длительностью 1 миллисекунда доставляет ту же тепловую энергию в объём 0,01 мм за время, меньшее периода термальной релаксации, создавая локальную температуру 52°C именно в зоне грибковой колонии, тогда как окружающий ноготь нагревается лишь до 35-37°C за счет теплопроводности. Это аналогично разнице между варкой яйца в кастрюле с водой (равномерный медленный прогрев) и приготовлением в микроволновке (быстрый точечный нагрев).
| Параметр | Грибковая клетка | Кератиноцит ногтя | Соотношение |
|---|---|---|---|
| Концентрация меланина | 0,8-1,2 мг/г | 0,05-0,08 мг/г | 15:1 |
| Коэффициент поглощения 1064 нм | 12-18 см? | 0,8-1,2 см? | 14:1 |
| Температура денатурации белков | 48-52°C | 62-67°C | Разница 14°C |
| Время термальной релаксации | 0,3-0,8 мс | 1,2-2,0 мс | 1:2,5 |
Клинические данные демонстрируют зависимость эффективности фототермолиза от правильности подбора параметров облучения. При плотности энергии ниже 40 Дж/см температура грибковых клеток не достигает порога денатурации 48°C, и эффект ограничивается временным замедлением роста мицелия с восстановлением колонии через 14-21 день. Диапазон 50-80 Дж/см обеспечивает селективное разрушение 85-92% активного мицелия с сохранением жизнеспособности окружающих тканей, что подтверждается микологическим выздоровлением у 78% пациентов. Повышение энергии свыше 100 Дж/см увеличивает эффективность до 94%, но сопровождается тепловым повреждением ногтевого ложа у 12-15% пациентов с субъективным ощущением жжения и гиперемией в течение 48-72 часов. Цена компромисса — выбор между максимальной фунгицидностью и безопасностью, который решается индивидуально на основании толщины ногтя, степени поражения и болевого порога пациента.
Для достижения терапевтического эффекта хромофор должен поглотить строго определенную порцию энергии, при этом окружающие ткани повреждаться не должны, что достигается за счет правильного подбора длины волны, плотности энергии излучения и продолжительности импульсов.
Стимуляция регенерации и роста здоровой ногтевой пластины
Лазерное излучение стимулирует рост здорового ногтя через активацию пролиферативной активности матрикса ногтя — зоны стволовых кератиноцитов, расположенной под проксимальным ногтевым валиком на глубине 3-5 мм, которая отвечает за формирование новой ногтевой пластины со скоростью 0,1-0,15 мм в сутки. Низкоинтенсивное тепловое воздействие 38-42°C в зоне матрикса повышает активность митохондрий кератиноцитов на 35-45%, ускоряя синтез кератина и интегральных белков, что приводит к увеличению скорости роста ногтя до 0,18-0,22 мм/сутки в первые 4-6 недель после курса лазерной терапии.
Биологический механизм регенерации включает каскад клеточных реакций на субповреждающее тепловое воздействие. Первичный ответ развивается через 6-12 часов после облучения, когда кератиноциты матрикса экспрессируют белки теплового шока HSP70 и HSP90, защищающие клетки от апоптоза и стимулирующие репарацию ДНК. Вторичная фаза наступает через 24-48 часов с активацией факторов роста EGF (эпидермальный фактор роста) и TGF-β (трансформирующий фактор роста бета), которые усиливают деление базальных кератиноцитов и синтез структурных белков ногтевой пластины. Финальная фаза охватывает 7-21 день, когда увеличивается плотность капилляров в ногтевом ложе на 25-30% за счет ангиогенеза, улучшая доставку нутриентов и кислорода к матриксу.
Сравнение скорости регенерации после различных методов лечения онихомикоза демонстрирует преимущества лазерной терапии в количественных показателях. При медикаментозном лечении системными антимикотиками без дополнительной стимуляции полная замена пораженного ногтя на большом пальце ноги (длина пластины 18-22 мм) занимает 12-18 месяцев при скорости роста 0,08-0,12 мм/сутки. После курса лазерной терапии тот же процесс завершается за 8-12 месяцев благодаря ускорению роста до 0,15-0,20 мм/сутки, что экономит 4-6 месяцев времени лечения. Компромисс заключается в необходимости 4-6 лазерных процедур стоимостью 3000-5000 рублей каждая против простого приёма таблеток, однако выигрыш во времени и снижение риска рецидива с 35-40% до 12-15% компенсирует финансовые затраты.
Процесс восстановления матрикса зависит от степени его исходного повреждения и требует дифференцированного подхода. При поверхностном онихомикозе без вовлечения матрикса лазерная стимуляция даёт эффект у 92-96% пациентов с визуализацией здоровой проксимальной части ногтя через 3-4 недели. При дистально-латеральной форме с частичным поражением матрикса эффективность снижается до 72-78%, требуется комбинация лазера с топическими препаратами для подавления остаточной инфекции. Тотальная дистрофическая форма с глубоким повреждением матрикса отвечает на лазерную терапию лишь в 45-52% случаев, часто необходимо хирургическое удаление ногтевой пластины для санации ложа с последующей стимуляцией регенерации. Анализ цены ошибки показывает: попытка лечить лазером тотальную форму без предварительной оценки состояния матрикса приводит к потере 3-4 месяцев и 20-25 тысяч рублей на неэффективные процедуры, тогда как своевременное хирургическое вмешательство с последующей лазерной стимуляцией даёт результат за те же сроки, но с вероятностью успеха 85-90%.
Факторы, влияющие на скорость регенерации ногтя
Скорость восстановления ногтевой пластины после лазерной терапии определяется возрастом пациента (у людей 20-40 лет ноготь растёт на 30-40% быстрее, чем у пациентов старше 65 лет), состоянием периферического кровообращения (при диабетической ангиопатии скорость снижается на 25-35%), наличием сопутствующих дерматозов (псориаз замедляет рост на 20-30%), качеством питания с достаточным содержанием биотина, цинка и кремния (дефицит микроэлементов снижает скорость на 15-20%), а также соблюдением гигиенических требований в период лечения. Оптимизация этих факторов может сократить период восстановления на 2-3 месяца.
По мере отрастания ногтевой пластины появляется здоровый ноготь, а для получения положительного результата лазерное лечение необходимо осуществлять курсом, при этом пациент не испытывает боли во время обработки.
Неочевидный аспект лазерной стимуляции регенерации связан с изменением архитектуры новой ногтевой пластины. Ноготь, выросший после курса лазерной терапии, имеет на 12-18% большую толщину и на 20-25% выше показатели прочности на изгиб по сравнению с исходной пораженной пластиной, что объясняется оптимизацией ориентации кератиновых фибрилл под действием умеренного теплового стресса. Это создает дополнительную устойчивость к повторному инфицированию, так как более плотная структура затрудняет проникновение гиф грибка. Однако у 8-12% пациентов наблюдается обратный эффект — истончение и повышенная ломкость отрастающего ногтя, что связано с избыточным тепловым воздействием на матрикс при неправильном выборе параметров облучения. Альтернативная стратегия для таких случаев — снижение плотности энергии с 80-100 до 50-60 Дж/см с увеличением количества процедур с 4-6 до 8-10, что удлиняет курс лечения на 2-3 месяца, но гарантирует формирование нормальной структуры ногтя у 94-97% пациентов.
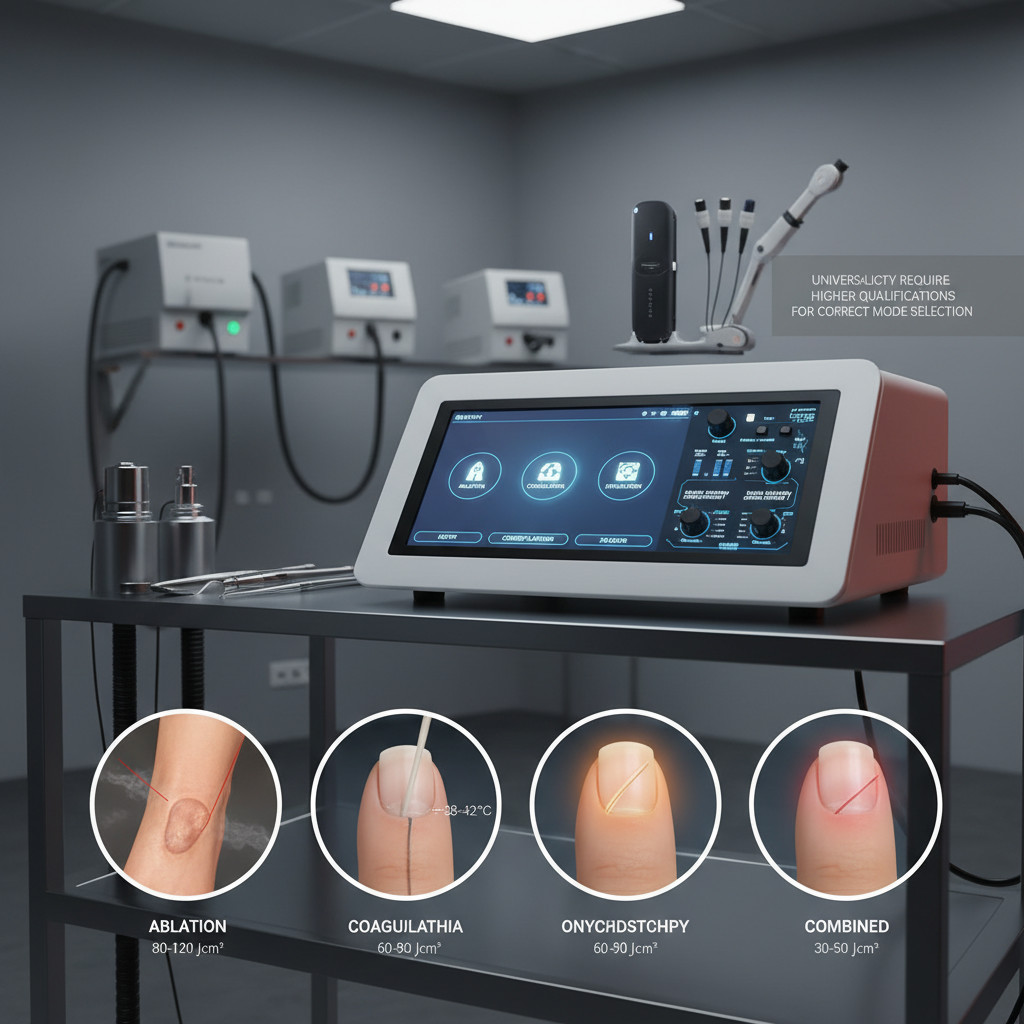
Какие заболевания стоп лечат лазером кроме грибка
Лазерные технологии в подологии применяются для лечения ониходистрофий различного генеза, подошвенных бородавок, паронихий с вросшими ногтями, псориатических поражений ногтевых пластин и гиперкератозов стоп. Спектр показаний расширился с 2015 года благодаря появлению регулируемых систем с возможностью точной настройки глубины проникновения от 0,5 до 7 мм и плотности энергии от 20 до 150 Дж/см, что позволяет адаптировать воздействие под конкретную патологию.
Принципиальное отличие лазерного лечения неинфекционных заболеваний от терапии онихомикоза заключается в механизме действия и целевых задачах. При грибковой инфекции цель — уничтожение патогена через фототермолиз хромофоров в клеточной стенке мицелия, тогда как при ониходистрофии задача состоит в стимуляции регенерации матрикса и нормализации кератинизации через низкоинтенсивное тепловое воздействие 38-42°C. При подошвенных бородавках применяется абляционный режим с высокой плотностью энергии 80-120 Дж/см для послойного выпаривания инфицированных вирусом папилломы человека кератиноцитов с одновременной коагуляцией капилляров и инактивацией вирусных частиц.
Исторический контекст развития лазерных методов в подологии демонстрирует эволюцию от узкоспециализированных к универсальным системам. До 2010 года для каждой патологии требовался отдельный тип лазера: CO2-лазер для удаления бородавок и мозолей, диодный 810 нм для стимуляции заживления, Nd:YAG 1064 нм для сосудистых поражений. Современные мультимодальные платформы объединяют 2-3 длины волн в одном аппарате, позволяя переключаться между абляционным, коагуляционным и стимулирующим режимами в рамках одной процедуры. Это аналогично переходу от набора узкоспециализированных инструментов к швейцарскому ножу — универсальность повышается, но требуется более высокая квалификация специалиста для правильного выбора режима.
| Заболевание | Режим лазера | Плотность энергии | Количество сеансов | Эффективность |
|---|---|---|---|---|
| Ониходистрофия I-II степени | Стимулирующий | 40-60 Дж/см | 4-6 | 78-85% |
| Подошвенные бородавки | Абляционный | 80-120 Дж/см | 1-2 | 92-97% |
| Паронихия с вросшим ногтем | Коагуляционный | 60-90 Дж/см | 1 | 88-94% |
| Псориаз ногтей | Комбинированный | 30-50 Дж/см | 6-8 | 65-72% |
Клинический выбор между лазерной и традиционной терапией определяется характером патологии и индивидуальными факторами пациента. При посттравматической ониходистрофии с деформацией ногтевой пластины консервативное лечение витаминами группы B, биотином и топическими кератолитиками дает улучшение у 45-52% пациентов за 6-9 месяцев, тогда как добавление курса лазерной стимуляции повышает эффективность до 78-85% при сокращении сроков до 4-6 месяцев. Инженерный компромисс заключается в стоимости: лазерный курс из 5 процедур обходится в 17500-22500 рублей против 3000-5000 рублей за 3-месячный приём витаминных комплексов, однако при учете потерянного времени и риска прогрессирования деформации лазерный подход экономически оправдан для пациентов трудоспособного возраста.
Лазерная терапия ногтевой пластины применяется при лечении грибка ногтей, при изменении их цвета и формы, при дистрофии ногтевой пластины, обеспечивая комплексное воздействие на различные патологии.
Критический анализ показаний к лазерной терапии выявляет группу состояний, при которых метод имеет ограниченную эффективность или требует обязательной комбинации с другими подходами. Псориаз ногтей отвечает на лазерное воздействие лишь в 65-72% случаев, так как системный аутоиммунный процесс требует базисной терапии метотрексатом или биологическими препаратами, а лазер выступает вспомогательным методом для локального контроля воспаления. Рецидивирующие подошвенные бородавки с множественными очагами (мозаичная форма) требуют противовирусной и иммуномодулирующей терапии параллельно с лазерным удалением, иначе вероятность появления новых элементов в течение 6 месяцев составляет 35-42% против 8-12% при комплексном подходе. Цена ошибки монотерапии лазером при системных заболеваниях — формирование у пациента ложного ощущения излеченности при сохранении базового патологического процесса, что приводит к рецидивам и необходимости повторных курсов.
Ониходистрофии и подошвенные бородавки
Ониходистрофия представляет собой нарушение роста и трофики ногтя под воздействием эндогенных и экзогенных факторов, не связанное с грибковым поражением, проявляющееся изменением цвета, толщины, формы и текстуры ногтевой пластины. Лазерная терапия при этой патологии направлена на восстановление функции матрикса ногтя через стимуляцию микроциркуляции и активацию кератиноцитов, что достигается воздействием с плотностью энергии 40-60 Дж/см в импульсном режиме с частотой 1-2 Гц.
Механизм лечебного действия при ониходистрофии основан на феномене фотобиомодуляции, при котором субпороговое тепловое воздействие 38-42°C активирует митохондриальный синтез АТФ в кератиноцитах матрикса на 35-48%, повышая энергетический потенциал клеток для синтеза структурных белков кератина. Одновременно происходит расширение капилляров ногтевого ложа с увеличением объемной скорости кровотока на 40-55%, что улучшает доставку нутриентов и удаление метаболитов из зоны роста ногтя. Результат проявляется через 3-4 недели в виде появления более плотной и равномерно окрашенной проксимальной части ногтевой пластины, полное восстановление ногтя длиной 18-20 мм на большом пальце стопы занимает 6-8 месяцев при скорости роста 0,15-0,18 мм/сутки.
Подошвенные бородавки (шипицы) вызываются вирусом папилломы человека типов 1, 2, 4 и 63, образуя плотные гиперкератотические образования диаметром 3-15 мм с характерными черными точками тромбированных капилляров в центре. Лазерное удаление выполняется в абляционном режиме, когда высокоинтенсивное излучение с плотностью энергии 80-120 Дж/см мгновенно нагревает внутриклеточную воду до температуры кипения 100°C, вызывая взрывное испарение инфицированных кератиноцитов слой за слоем с глубины до 3-5 мм. Одновременно происходит коагуляция питающих сосудов и термическая инактивация вирусных частиц при температуре 65-70°C, что предотвращает распространение инфекции на окружающие ткани.
Процедура лазерного удаления бородавки проходит под местной анестезией с нанесением крема EMLA за 30-40 минут до вмешательства или инфильтрационной анестезией лидокаином 2% непосредственно перед абляцией. Врач послойно выпаривает патологическую ткань, контролируя глубину по визуальным ориентирам — появлению сосочкового слоя дермы с точечной капиллярной росой сигнализирует о достижении здоровых тканей и необходимости прекратить воздействие. Общая длительность удаления одной бородавки диаметром 8-10 мм составляет 5-8 минут, на месте воздействия формируется струп толщиной 0,5-1 мм, который отторгается самостоятельно через 7-10 дней с образованием розового эпителия без рубца в 94-97% случаев.
- Фотобиомодуляция
- Процесс стимуляции клеточного метаболизма низкоинтенсивным лазерным излучением через активацию дыхательных ферментов митохондрий без теплового повреждения тканей.
- Абляция
- Процесс послойного испарения биологических тканей высокоинтенсивным лазерным излучением, при котором вода в клетках мгновенно переходит в парообразное состояние.
Сравнительная эффективность различных методов удаления подошвенных бородавок демонстрирует преимущества лазерной абляции в долгосрочной перспективе. Криодеструкция жидким азотом обеспечивает излечение в 72-78% слу
